| �@��Íu���@�����s��Áu�ċz�틳���v (2002.11.21) | ||||||||||||
| �u���ꂵ���Ƃ��̑�v | ||||||||||||
| �@�`�����ċz�s�S�Ƃ̕t���������`�@ | ||||||||||||
| ��B�����a�@�@�ċz����ȕ����@�Ó��@�m�搶 | ||||||||||||
| (�u�����A�����×{���앟���a�@�@�ċz��Ȉ㒷) | ||||||||||||
|
||||||||||||
| �P.�͂��߂� | ||||||||||||
 ���Љ�������܂����Ó��ł��B�앟���a�@�ɕ��C���Ă܂����N���炢�ł����A��w�Ƃ͈���ċv���Ԃ�ɂ�������̊��҂���̊O���E���@�f�Â������ƂŁA��҂Ƃ��čăX�^�[�g�������Ƃ����C�����ł��܂��B�{���͉J�̒����悤�������W�܂肢�������܂����B ���Љ�������܂����Ó��ł��B�앟���a�@�ɕ��C���Ă܂����N���炢�ł����A��w�Ƃ͈���ċv���Ԃ�ɂ�������̊��҂���̊O���E���@�f�Â������ƂŁA��҂Ƃ��čăX�^�[�g�������Ƃ����C�����ł��܂��B�{���͉J�̒����悤�������W�܂肢�������܂����B
|
||||||||||||
| �F����͍����̃e�[�}�������ɂȂ��Ă������������̂ł�����A���������A���邢�͐g�߂ȕ������ꂵ���ō����Ă�����̂��Ǝv���܂��B���ʁA���N�Ȑl�͌ċz�̂��ƂȂǂقƂ�Ljӎ������ɐ������Ă��܂��B�Ƃ��낪�ċz��̏�Q���N�����ē��퐶���Ōċz���ӎ������葧�ꂵ����������悤�ɂȂ�ƁA�����̂��Ƃ������ςł���ˁB | ||||||||||||
| ��قnjW��̕��ɁA�F����̂��a�C�ɂ��ă��X�g�������Ă��炢�܂����B�O���̈ꂭ�炢�̕��͋C�ǎx�b���ŁA���̂ق��x�C���x���j�̌��ǁA���邢�͔x���ۏǂ̕�������������悤�ł��B�����͕a�C�̎�ނɂ�炸�A�����̐����ɂȂ�炩�̃q���g��������悤�Ȉ�ʓI�Șb���������ƍl���Ă��܂��B���̐��͌ċz�����w�ł����琶���w�҂̖ڂ��猩���ċz����₻�̑Ώ��A�Ƃ������ƂŎ�����Ȃ����t���o�Ă��邩������܂����炭���t���������������B�������̕a�C�Ɋւ����̓I�Ȃ��Ƃ��������ɂȂ肽�����ɂƂ��Ă͏������҂͂��ꂩ������܂���̂ŁA�ʂ̕a�C�E�a��ɂ��ẮA�b���I������ɂ�����������邱�Ƃŕ₢�����Ǝv���܂��B | ||||||||||||
| �擪�ɖ߂� |
||||||||||||
| �Q�D�Ȃ��ċz���K�v�� | ||||||||||||
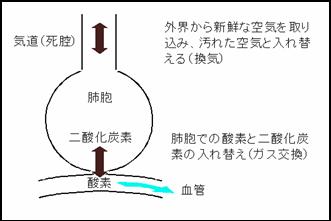
 �u�ċz���ꂵ���v�Ƃ����𗝉����邽�߂Ɂu�Ȃ������͌ċz�����Ȃ���Ȃ�Ȃ��̂��v�Ƃ������Ƃɂ��ď������������K�v������܂��B�ċz�̉ߒ��͊O�E�Ƃ̋�C�̂����(���C)�ƁA�̂̒��ł̎_�f�Ɠ�_���Y�f�̓���ւ�(�K�X����)�ɕ������܂��B�ċz�̍ŏI�ړI�̓K�X�����Ȃ̂ł����A������ێ����邽�߂ɂ͊��C�ɂ��V�N�ȋ�C�̋������s���Ƃ����킯�ł��B �u�ċz���ꂵ���v�Ƃ����𗝉����邽�߂Ɂu�Ȃ������͌ċz�����Ȃ���Ȃ�Ȃ��̂��v�Ƃ������Ƃɂ��ď������������K�v������܂��B�ċz�̉ߒ��͊O�E�Ƃ̋�C�̂����(���C)�ƁA�̂̒��ł̎_�f�Ɠ�_���Y�f�̓���ւ�(�K�X����)�ɕ������܂��B�ċz�̍ŏI�ړI�̓K�X�����Ȃ̂ł����A������ێ����邽�߂ɂ͊��C�ɂ��V�N�ȋ�C�̋������s���Ƃ����킯�ł��B
|
||||||||||||
| �_�f�͐������H���Ƃ��Ď����ꂽ�h�{�����g�������h�R�₵�āA�����Ă䂭�̂ɕK�v�ȃG�l���M�[�����o�����߂ɗp�����܂��B�ʏ�́u�R�āv�Ɓu�ċz�ɂ��G�l���M�[�擾�v�̈Ⴂ�́A���q���e�ƌ��q�͔��d�̈Ⴂ�̂悤�Ȃ��̂ł��B�܂�R�����𐧌䂷�邱�ƂŁA����ɔ�Q��^�����ɕK�v�ȃG�l���M�[�������I�Ɏ��o���킯�ł��B | ||||||||||||
 �����̐����͎_�f�Ȃ��ɂ��h�{�f���瑽���̃G�l���M�[�����o�����Ƃ��ł��܂����A�����������̂ő̂̑傫�Ȑ����̖����ێ����Ă䂭�̂ɂ͑���܂���B�_�f�͔������������̂ŁA���ꂪ�Ȃ��Ƃ��ɔ�ׂĎ��ɖ�20�{�̃G�l���M�[�����o�����Ƃ��ł���̂ł��B����������ŁA�������������Ƃ������Ƃ́A�̂̍זE�ɂƂ��Ă͓łɂ��Ȃ肤��Ƃ������Ƃ��Ӗ����܂��B �����̐����͎_�f�Ȃ��ɂ��h�{�f���瑽���̃G�l���M�[�����o�����Ƃ��ł��܂����A�����������̂ő̂̑傫�Ȑ����̖����ێ����Ă䂭�̂ɂ͑���܂���B�_�f�͔������������̂ŁA���ꂪ�Ȃ��Ƃ��ɔ�ׂĎ��ɖ�20�{�̃G�l���M�[�����o�����Ƃ��ł���̂ł��B����������ŁA�������������Ƃ������Ƃ́A�̂̍זE�ɂƂ��Ă͓łɂ��Ȃ肤��Ƃ������Ƃ��Ӗ����܂��B |
||||||||||||
| �܂萶�̂ɂƂ��Ď_�f�͕s���Ȃ��̂ł͂���܂����A�̂̒��ɗ��߂Ă������Ƃ͂ł��܂���B���Đl�Ԃ̑̂̒��ɁA�ǂꂾ���̎_�f�����邩���v�Z�����w�҂����܂����B�����͖�1.5���b�g���B�W���I�ȑ̊i�̐��l�͈��Âɂ��Ă��Ă�����250�~�����b�g���̎_�f������܂��B(�^���┭�M�ł��́u�_�f����ʁv�͊ȒP�ɐ��\�{�ɑ������܂��B) | ||||||||||||
|
�P���v�Z�ł͑̂̒��̎_�f�����ׂĎg���ʂ������Ƃ��Ă��A�O�����荞�܂Ȃ���ΐl�Ԃ�6���ȏ㐶���Ă��邱�Ƃ͕s�\�Ȃ̂ł��B�܂�����250�~�����b�g���̎_�f���g���ĉh�{�f��R�₷�ƁA������200�~�����b�g���̓�_���Y�f���������܂��B����͐��ɗn���ĒY�_�ɂȂ�A���t���_���ɂ���̂Ő₦���O�E�Ɏ̂ĂĂ��Ȃ���Ȃ�܂���B |
||||||||||||
|
���̂悤�Ɏ_�f��̊O���������āA��_���Y�f���O�Ɏ̂Ă��Ƃ��u�K�X�����v�Ƃ����܂��B�x�́u���v�͂��̈Ӗ��ł͑̂́u�O�v���Ƃ������Ƃɒ��ӂ��Ă��������B |
||||||||||||
| ���̒��Ő������鑽���̐����ɂƂ��āA�ċz�Ƃ͂قƂ�ǃK�X�����̂��Ƃł����B���͑O�Ɍ������ĉj���ł���A�V�N�Ȑ������̒��Ɏ��R�ɓ����Ă��܂��B�_�f�����o������́u�Â��v������(����)���痬�ꋎ���Ă����܂��B�������i���̉ߒ��ŁA�����̐����͗���ɐi�o���܂����B��C�̒��̕������������_�f�����������āA��芈���I�ɂȂ�邩�炩������܂���B | ||||||||||||
| ���āA���㐶���́u�ҁv�ɂƂ��Č����ėǂ����̂ł͂���܂���ł����B�҂���C���ɂނ��o���ɂȂ��Ă���ƁA����������A���݂������肷�邩��ł��B�����Ő����͌ċz�튯��̂̒��ɐ܂肽����ł��܂�����ł��܂����̂ł��B������Ƀt�B���^�[(�@�̌��̍\����@�т̂���)�������C���̂��݂���菜�����Ƃ��ł���Ƃ����킯�ł��B�Ƃ��낪�����Ɏv��ʕ��Q�������܂����B�ċz���̓��ɂ��܂����̂Ő�[���s���~�܂�ɂȂ�A��C���z������f�����肵�Ȃ���Ȃ�Ȃ��Ȃ����̂ł��B���ꂪ���C�ł��B(���ނ̔x�͚M���ނ̂��̂����������܂��ł��Ă��āA��C���������ɗ����悤�ɂȂ��Ă���Ƃ����܂��B�����̘b�Ƃ͊W����܂��A���Q�l�܂ŁB) | ||||||||||||
| ��X�l�Ԃ������Ă������߂ɂ́u���C�v�Ɓu�K�X�����v�Ƃ̓�̃v���Z�X�������ɓ����Ă���K�v������܂��B | ||||||||||||
| �擪�ɖ߂� |
||||||||||||
| �R.�ċz��̍\�� | ||||||||||||
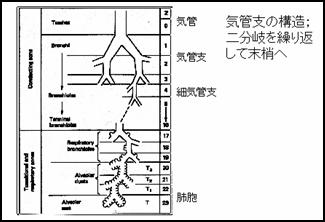 ����@�����������C���܂��ʂ蔲����Ƃ�����C�ǁA���̐���C�ǎx�ƌĂԂ��Ƃ͂����m�ł��傤�B�C�ǎx�͊�{�I��2������J��Ԃ��Ȃ��牜�ւƖ̎}�̂悤�ɍL����ŏI�I�ɂ͔x�E�ƌĂ��Ԃǂ��̖[�̂悤�ȍ\���ɂȂ��ďI���܂��B�x�E�ɓ��B����܂ł�20��قǂ͕��܂��̂ŁA�x�E�̑����͐����A���ʐςɂ��ăe�j�X�R�[�g1�ʕ��ȂǂƂ����܂��B���̍L��Ȗʐς𗘗p���ăK�X�������s����킯�ł��B ����@�����������C���܂��ʂ蔲����Ƃ�����C�ǁA���̐���C�ǎx�ƌĂԂ��Ƃ͂����m�ł��傤�B�C�ǎx�͊�{�I��2������J��Ԃ��Ȃ��牜�ւƖ̎}�̂悤�ɍL����ŏI�I�ɂ͔x�E�ƌĂ��Ԃǂ��̖[�̂悤�ȍ\���ɂȂ��ďI���܂��B�x�E�ɓ��B����܂ł�20��قǂ͕��܂��̂ŁA�x�E�̑����͐����A���ʐςɂ��ăe�j�X�R�[�g1�ʕ��ȂǂƂ����܂��B���̍L��Ȗʐς𗘗p���ăK�X�������s����킯�ł��B |
||||||||||||
 �x�E�ɏ�Q���N����ƃK�X�������ُ�ɂȂ�܂��B����̊��C�́A�C�ǎx�̒ʂ肪�����Ȃ�Ə�Q����܂��B����ɋ�C�̏o����̌����͂ƂȂ��Ă���͉̂��u�����͂��߂Ƃ���ؓ�(�ċz��)�̗͂ł�����A�ؓ��₻��Ɏw�߂�`����_�o�ُ̈�ł����C��Q�͋N����܂��B �x�E�ɏ�Q���N����ƃK�X�������ُ�ɂȂ�܂��B����̊��C�́A�C�ǎx�̒ʂ肪�����Ȃ�Ə�Q����܂��B����ɋ�C�̏o����̌����͂ƂȂ��Ă���͉̂��u�����͂��߂Ƃ���ؓ�(�ċz��)�̗͂ł�����A�ؓ��₻��Ɏw�߂�`����_�o�ُ̈�ł����C��Q�͋N����܂��B |
||||||||||||
| �擪�ɖ߂� |
||||||||||||
| �S.�ċz�s�S�ƌċz���� | ||||||||||||
| ���āA���낻��a�C�̘b�����܂��傤�B �܂��ċz�s�S�ɂ��ĊȒP�ɉ�����܂��B |
||||||||||||
 �ċz�s�S�Ƃ����̂́A�ʏ�̐����ő̂��v�����邾���̃K�X�������ċz��n�������ł��Ȃ��Ȃ�����Ԃł��B �ċz�s�S�Ƃ����̂́A�ʏ�̐����ő̂��v�����邾���̃K�X�������ċz��n�������ł��Ȃ��Ȃ�����Ԃł��B����������(�^���s���ł�)100���[�g����S�͎�������Ƃ��Ȃ葧�ꂵ�������A�ꎞ�I�ɂ͎_�f�̋����s���������܂����A���������͓���̐����ł͋H�Ȃ̂Ōċz�s�S�Ƃ͌Ăт܂���B�����܂ł����퐶���͈̔͂ɂ����Ďx�Ⴊ���邩�ǂ����A�Ƃ������Ƃł��B |
||||||||||||
| �ċz�s�S���ǂ����͎��v�Ƌ����̃o�����X�Ō��܂�̂ŁA�����̌����l�ł͂����茈�߂�����̂ł͂Ȃ��Ƃ������Ƃɂ����ӂ��������B���Ƃ��Ε��i�͂��قNjꂵ���Ȃ��Ă��A�M���o��Ɠr�[�ɑ��ꂵ��������l�����܂��B���邢�͕��n������Ă����C������ǁA�����K�i��⓹�͋ꂵ���ċx�x�ݏo�Ȃ��Ə���Ȃ��l����������݂��܂��B�ǂ�����̂����i���]�v�Ɏ_�f��K�v�Ƃ���ŁA�����s��(���m�Ɍ����Ƌ����̗\���\�͂̂Ȃ�)���ڗ����₷������Ȃ̂ł��ˁB | ||||||||||||
 �ċz�s�S�̌������T�O�I�ɂ͑傫����ɕ����邱�Ƃ��ł��܂��B��́u���C�s�S�v�A����͐V�N�ȋ�C��x�E�܂Ŏ������ߒ������܂������Ȃ����̂ł��B �ċz�s�S�̌������T�O�I�ɂ͑傫����ɕ����邱�Ƃ��ł��܂��B��́u���C�s�S�v�A����͐V�N�ȋ�C��x�E�܂Ŏ������ߒ������܂������Ȃ����̂ł��B������́u�x�s�S�v�ƌĂ�A�x�E�ł̃K�X�����̓����������Ď_�f�Ɠ�_���Y�f�����ւ����Ƃ����܂������Ȃ��Ȃ���̂ł��B�����̕a�C�ł��̓�̏�Ԃ����݂��Ă��܂����A�a�C�ɂ���Ă��̃E�G�C�g�͈Ⴂ�A�]���đΏ����قȂ�܂��B�Ⴆ�ΎႢ�l�̚b������ł͋C�ǎx�������Ȃ��Ēʂ�ɂ������Ƃɂ��A���C�s�S�̗v�f�������ƍl�����܂��B����A�x���ۏǁi�Ԏ����x���j�ł͋C�ǎx�̖������x�s�S�̗v�f�����ΓI�ɋ����ł��傤�B |
||||||||||||
 �{���̎��ł��鑧�ꂵ�� �{���̎��ł��鑧�ꂵ���i���邢�͌ċz����j�́A�ċz�s�S�̂Ƃ��ɂ����Ό�����Ǐ�ł����A |
||||||||||||
| �u�ċz����ċz�s�S�v�Ƃ�����قǎ���͊ȒP�ł͂���܂���B����͌ċz����u���G�Ȋ��o�v������ł��B�u�P���Ȋ��o�v�A�Ⴆ�ΉE��̐e�w�̒ɂ݂́A�ɂ݂�������_�o���h������A���̏��]�̉E��̐e�w�̊��o���������镔���ɓ`�B����ċN����܂��B | ||||||||||||
 ����ɑ��āA�ċz����������閖���̐_�o��A�ċz��������������]�̕����͒P��ł͂���܂���B�ċz����Ƃ������o�͂ƂĂ����G�Ŏ�ϓI�Ȋ��o�ł����Ēɂ��E�g�����E�₽���Ƃ������o���́A�u���������E�܂����v�Ƃ��A�u�y�����E�߂����v�Ƃ��������o�ɋ߂����̂��Ǝv���Ă��������B���E�I�Ɏg�p����Ă���A�č��ċz��w��ɂ��ċz����̒�`�́u�ċz���s�����Ƃ�����ϓI�Ȋ��o�ŁA�l�X�ȋ����́A���I�ɂ��قȂ镡���̊��o���܂ށv�Ƃ����A��ϔ��R�Ƃ������̂ɂȂ��Ă��܂��B ����ɑ��āA�ċz����������閖���̐_�o��A�ċz��������������]�̕����͒P��ł͂���܂���B�ċz����Ƃ������o�͂ƂĂ����G�Ŏ�ϓI�Ȋ��o�ł����Ēɂ��E�g�����E�₽���Ƃ������o���́A�u���������E�܂����v�Ƃ��A�u�y�����E�߂����v�Ƃ��������o�ɋ߂����̂��Ǝv���Ă��������B���E�I�Ɏg�p����Ă���A�č��ċz��w��ɂ��ċz����̒�`�́u�ċz���s�����Ƃ�����ϓI�Ȋ��o�ŁA�l�X�ȋ����́A���I�ɂ��قȂ镡���̊��o���܂ށv�Ƃ����A��ϔ��R�Ƃ������̂ɂȂ��Ă��܂��B |
||||||||||||
| �����܂ł̘b���܂Ƃ߂܂��B �P.�ċz�s�S�͎��v�ɑ��鑊�ΓI�ȋ����s���̏�Ԃł��� �Q.�ċz�s�S�̌����͑傫�����C�s�S�Ɣx�i�K�X�����j�s�S�ɕ������A�a�C�ɂ���Ă��̃E�G�C�g�͈قȂ� �R�D�ċz�s�S�̍ۂɂ͌ċz����������邱�Ƃ��������A�ċz����͕��G�Ȋ��o�ł���l�X�ȏC�����q�����݂��� |
||||||||||||
| �擪�ɖ߂� |
||||||||||||
| �T.�ċz����̕]�� | ||||||||||||
| ����ł͂��̔��R�Ƃ������o���A�ǂ��]������悢�̂ł��傤���B��{�I�Ȏp���́A������̌����f�[�^�ɗ���̂ł͂����Ȃ��A�Ƃ������Ƃł��B�Ăѕč����������w��̌������������p����ƁA�u�ċz����ɂ��Ēm�肽����A�ċz����̂��̂𑪒肵�Ȃ����v�Ɗ�������Ă��܂��B | ||||||||||||
| ���t���b�`���[�E�q���[�E�W���[���Y�̕��ށ� | ||||||||||||
 |
||||||||||||
| �u�ċz����̑���v�Ƃ����Ă����o�ł�����A������Ɛ����ŕ\���͓̂���̂ł����A��r�I�|�s�����[�Ȃ��̂Ƀt���b�`���[�E�q���[�E�W���[���Y�̕��ނƂ����̂�����܂��B�����̐����ɂ�����ċz����̋N�������傫���T�x����X�x�̌ܒi�K�ɕ��������̂ł��B�ȒP�ɐ�������ƁA�T�x�͌��N�l�ƕς��Ȃ����́B�U�x�͍⓹��K�i�ő���������A�V�x�ɂȂ�ƕ��n������Ƃ����������łȂ��Ƌꂵ���������Ԃł��B�W�A�X�x�͂����Əd�ǂŁA�����̐����ŋ����ċz����ɔY�܂�����ԂƂ����܂��B | ||||||||||||
| ���̂悤�ɁA�ǂ�ȏő��ꂵ�������邩��\�������A���߂Ă̕a�@�ɂ�����Ƃ��ɂ��F����̏Ǐ�̒��x���`���₷���Ǝv���܂��B�܂��A�������̏Ǐ���L�^�Ɏc���Ă������A��ŐU��Ԃ����Ƃ��Ɏ��Â̌��ʂ�a��̕ω���������₷���Ƃ��������b�g������ł��傤�B | ||||||||||||
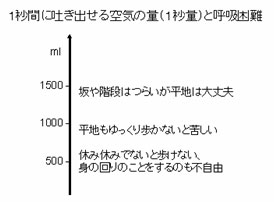 �ċz����̔����ɂ͕��G�ȗv�������ݍ����Ă���킯�ł����A�a��r�I�P���Ȃ�Ό����f�[�^�Ƃ̊Ԃɂ�����x�̊֘A�����邱�Ƃ��ł��܂��B�Ⴆ�Ί��C�\�͂̎w�W�Ƃ��āA�Z�����Ԃɂǂꂾ������f���o���邩�Ƃ�������������܂��B����1�b�Ԃɍő�̓w�͂œf���o�����C�̗ʂ𑪂�̂ŁA��b�ʂƌĂ�܂��B�b���̂��߂ɋC�ǎx�������Ȃ��Ă�����A�x���ۏǂŔx���d���Ȃ��Ă���ƈ�b�Ԃɓf���o����ʂ͌������Ă���킯�ł��ˁB���ϓI�ɂ݂āA���̈�b�ʂ�1500ml���炢������قǕs�ւ͊����Ȃ��悤�ł����A1���b�g���������悤�ɂȂ�ƁA��قǂ̕��ނ̇U�x�A�܂���K�i���ꂵ���Ȃ��Ă��܂��B����Ɉ�b�ʂ�500ml���炢�ɒቺ����ƇW�`�X�x�̌ċz����œ��퐶���ł̕s�ւ��ڗ����Ă���ƌ����Ă��܂��B �ċz����̔����ɂ͕��G�ȗv�������ݍ����Ă���킯�ł����A�a��r�I�P���Ȃ�Ό����f�[�^�Ƃ̊Ԃɂ�����x�̊֘A�����邱�Ƃ��ł��܂��B�Ⴆ�Ί��C�\�͂̎w�W�Ƃ��āA�Z�����Ԃɂǂꂾ������f���o���邩�Ƃ�������������܂��B����1�b�Ԃɍő�̓w�͂œf���o�����C�̗ʂ𑪂�̂ŁA��b�ʂƌĂ�܂��B�b���̂��߂ɋC�ǎx�������Ȃ��Ă�����A�x���ۏǂŔx���d���Ȃ��Ă���ƈ�b�Ԃɓf���o����ʂ͌������Ă���킯�ł��ˁB���ϓI�ɂ݂āA���̈�b�ʂ�1500ml���炢������قǕs�ւ͊����Ȃ��悤�ł����A1���b�g���������悤�ɂȂ�ƁA��قǂ̕��ނ̇U�x�A�܂���K�i���ꂵ���Ȃ��Ă��܂��B����Ɉ�b�ʂ�500ml���炢�ɒቺ����ƇW�`�X�x�̌ċz����œ��퐶���ł̕s�ւ��ڗ����Ă���ƌ����Ă��܂��B |
||||||||||||
| ���^���������ƌċz����̃X�P�[���� | ||||||||||||
 �t���b�`���[�E�q���[�E�W���[���Y�̕��ނ͕a�������Ƃ��ɕ֗��Ȏw�W�ł����A�a�@�ł��������^���ƌċz����̊W���ڂ������ׂ�ꍇ�ɂ́A�^���������Ƃ������̂��s���܂��B���]�Ԃ̌`�������G���S���[�^�ƌĂ���B�̃y�_������������A�g���b�h�~���Ƃ������O�̃x���g�R���x�A�̏��������肷���ł��B�������ĉ^���̋����𐔎��ŕ\�����Ȃ���A���̂Ƃ��Ɋ�����ċz������X���C�h�Ɏ����悤�Ȏw�W�Ŋ��҂���ɕ\�����Ă��炢�܂��B�X���C�h�E�̓{���O�X�P�[���A���̓r�W���A���A�i���O�X�P�[���ƌĂ����̂ŁA����������ꂵ�����܂������Ȃ���Ԃ���A����ȏ�z���ł��Ȃ��ʋꂵ����Ԃ܂ł�z�肵�āA�����̏�Ԃ��ǂ̕ӂɈʒu���邩��\�����Ă��炤���̂ł��B���������Ȏw�W�Ɍ����邩������܂��A�ӊO�ɐM�p�ł�����̂��Ƃ������Ƃ��ؖ�����Ă���̂ł��B �t���b�`���[�E�q���[�E�W���[���Y�̕��ނ͕a�������Ƃ��ɕ֗��Ȏw�W�ł����A�a�@�ł��������^���ƌċz����̊W���ڂ������ׂ�ꍇ�ɂ́A�^���������Ƃ������̂��s���܂��B���]�Ԃ̌`�������G���S���[�^�ƌĂ���B�̃y�_������������A�g���b�h�~���Ƃ������O�̃x���g�R���x�A�̏��������肷���ł��B�������ĉ^���̋����𐔎��ŕ\�����Ȃ���A���̂Ƃ��Ɋ�����ċz������X���C�h�Ɏ����悤�Ȏw�W�Ŋ��҂���ɕ\�����Ă��炢�܂��B�X���C�h�E�̓{���O�X�P�[���A���̓r�W���A���A�i���O�X�P�[���ƌĂ����̂ŁA����������ꂵ�����܂������Ȃ���Ԃ���A����ȏ�z���ł��Ȃ��ʋꂵ����Ԃ܂ł�z�肵�āA�����̏�Ԃ��ǂ̕ӂɈʒu���邩��\�����Ă��炤���̂ł��B���������Ȏw�W�Ɍ����邩������܂��A�ӊO�ɐM�p�ł�����̂��Ƃ������Ƃ��ؖ�����Ă���̂ł��B |
||||||||||||
| ���̑��ɁA�ċz������ӂ��ތċz��̏Ǐ��҂���̐����̎��iQOL)�ɂǂ�قǂ̉e����^���Ă��邩��m�邽�߂̗l�X�Ȏ���p��������܂��BQOL�͖����̕a�C�̎��Ì��ʂ肷��d�v�Ȉ��q�ł�����A����͂�����������p�����p�ɂɎg�p����邱�ƂɂȂ�ł��傤�B�F������A�厡�オ���̂悤�Ȏ��⎆�ɂ�钲���̂��肢�������ۂ́A���Ђ����͂��������B | ||||||||||||
| ���x�͌ċz����̋����ł͂Ȃ��āA����\�����邱�Ƃ��l���Č��܂��傤�B�p��ɂ͏��Ȃ��Ƃ��\����ނ̈قȂ�ċz����̕\��������̂������ł��B�a�C�ɂ���Ă��\�����قȂ�̂ł����A��l�̊��҂���̊��o�ł��a��ɉ����ĕς���Ă���悤�ł��B�Ⴆ�Κb�����ƁA���삪�y�������́u�����l�܂��������v�A���邢�́u�����d�������v�����邻���ł����A�C�ǎx����苷���Ȃ�ɂ�āA�u�ċz�ɓw�͂�v���銴���v������悤�ɂȂ�A����ɂЂǂ��Ȃ�Ɓu��C������Ȃ������v�ɕς���Ă���̂��Ƃ������Ƃł��B�����̈Ⴂ������܂��̂ʼnp�ꌗ�ł̌������ʂ����̂܂ܓ��{�Ɏ������ނ킯�ɂ͍s���܂��A�킪���ł����������������i��ł���ƊF����̋ꂵ�݂����͂ɂ����Ƃ悭�������Ă��炤���Ƃ��ł��A���Âɂ��𗧂��Ƃ��낤�Ǝv���܂��B | ||||||||||||
| �擪�ɖ߂� |
||||||||||||
| �U.�ċz����̔����@�� | ||||||||||||
| �Ȃ��ċz����N����̂��͊��S�ɂ͉𖾂���Ă��܂���B�����A��ÊW�҂̒��ɂ���̌���������邱�Ƃ��������͂Ȃ��A���̌���͊F����̓���ɂ����W�ł͂Ȃ��Ǝv����̂ŁA���݂̊w�����ȒP�ɉ�����Ă����܂��B | ||||||||||||
| ������G�c�Ɍ����ƁA�ċz�ɗv�����w�͂ƒB���������ʂƂ̊ԂɃA���o�����X������Ƃ��A�q�g�͌ċz�����������Ƃ����Ă��܂��B�d�����Ђǂ��Z������Ό��\�Ȋz�̋�����������Ă��s���Ɋ�����A�Ƃ����Ɏ��Ă���Ƃ����킩��₷���ł��傤���B | ||||||||||||
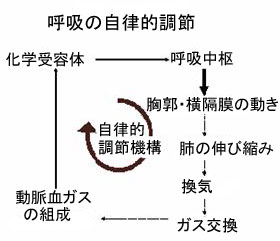
| �ċz�͒ʏ�͂قƂ�ǎ����I�ɍs���Ă���A�������X�͈��S���Ė��邱�Ƃ��ł���̂ł��B���̓����𐧌䂷�镔���͒����_�o�̒��ł���̕ӂ�ɂ���u�����v�Ƃ��A�u���i���傤�j�v�Ɩ��Â���ꂽ�����ɂ����āu�ċz�����v�ƌĂ�܂��B | ||||||||||||
| �ċz��������̎w�߂͋ؓ��i�ċz�j�ɓ`�����A���C�^�����N�����܂��B���C�ɂ���ĐV�N�ȋ�C���x�E�ɋ��������ƁA�x�E�ł̃K�X�����͂قڎ����I�Ɂi���������Ƃ��납��Ⴂ�Ƃ���ɗ����悤�Ɂj�N����܂��B�����Ă��̌��ʂ͓����̌��t���̎_�f�Ɠ�_���Y�f�̗ʂƂȂ��ĕ\��A���̕]���̂��߂̑��u�����w��e�̂Ƃ����܂��B���w��e�̂͌��t���̎_�f�Ɠ�_���Y�f�̏�Ԃ����A���^�C���Ōċz�����ɓ`���邱�ƂŁA�ċz���ߕs���Ȃ��s����悤�ɒ������Ă���킯�ł��B���̂悤�ɁA�d���̌��ʂ𒆐��ɕ��Ȃ�����̎d���𑱂���������u�t�B�[�h�o�b�N����v�Ƃ����A�G�A�R�������������ɕۂd�g�݂Ɗ�{�I�ɂ͓����ł��B | ||||||||||||
| ���́A(���i�͈ӎ��ɂ̂ڂ邱�Ƃ��Ȃ�)���̎�������@�\�ƌċz����̊W�Ȃ̂ł����A�ċz��������̎w�߂͉����g�D(�ċz��)�ɓ`�����邾���łȂ��A�������蓯���R�s�[����]�玿�ɂ�������̂��Ƃ����Ă���̂ł��B�܂�ċz�̎w�߂�����������ł́A���ꂪ��]�ɂ��`�����Čċz�w�͂̎w�W�i���p��ł́u���C�h���C�u�v�ƌĂт܂��j�Ƃ��Ă����p�����킯�ł��B | ||||||||||||
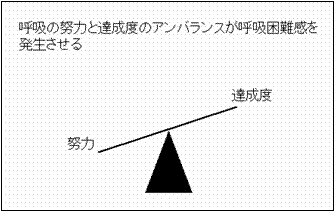 ����A���̓w�͂̎w�W�Ɣ�r�����ׂ��B���x�̎w�W�́A�ċz��n�̗l�X�ȕ��ʂ����]�ɑ����Ă��܂��B�ЂƂ͐�قǂ̉��w��e�̂���̏��ł����A���ɂ��ċz��x���L�яk�݂��邱�Ƃɂ���������܂��B ����A���̓w�͂̎w�W�Ɣ�r�����ׂ��B���x�̎w�W�́A�ċz��n�̗l�X�ȕ��ʂ����]�ɑ����Ă��܂��B�ЂƂ͐�قǂ̉��w��e�̂���̏��ł����A���ɂ��ċz��x���L�яk�݂��邱�Ƃɂ���������܂��B |
||||||||||||
| �������āA�ċz�����̎w�߂Ɍ��������ċz���s���Ă���A�ċz�͂قƂ�Ljӎ��ɏ��邱�Ƃ͂���܂���B�Ƃ��낪���炩�̌����ŁA�ċz��������͎w�߂��o�Ă���̂ɁA���N�l�̂悤�Ȍ��ʂ�����Ȃ���A���̃A���o�����X���ċz����ɂȂ�킯�ł��B | ||||||||||||
 �Ⴆ�A���炩�̕a�C�̂��߂Ɏ_�f����荞�ޔ\�͂��ቺ�����Ƃ��܂��傤�B���������̎_�f���������Ă��A�u���̂��Ǝ��́v���ċz����̌����ł͂���܂���B�_�f�s�������w��e�̂����o���A�ċz�������u�_�f�𐳏�ɕۂ��߂Ɋ��C�𑝂₵�Ȃ����v�Ɩ��߂���Ƃ���܂ł͎����I�ɍs���A���̎w�߂���]�ɂ��`�����Čċz�w�͂̑����Ƃ��ĔF�������̂ł��B �Ⴆ�A���炩�̕a�C�̂��߂Ɏ_�f����荞�ޔ\�͂��ቺ�����Ƃ��܂��傤�B���������̎_�f���������Ă��A�u���̂��Ǝ��́v���ċz����̌����ł͂���܂���B�_�f�s�������w��e�̂����o���A�ċz�������u�_�f�𐳏�ɕۂ��߂Ɋ��C�𑝂₵�Ȃ����v�Ɩ��߂���Ƃ���܂ł͎����I�ɍs���A���̎w�߂���]�ɂ��`�����Čċz�w�͂̑����Ƃ��ĔF�������̂ł��B |
||||||||||||
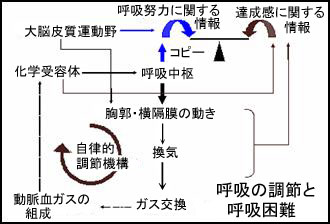 ����A�x�������l���w�͂��Ă����N�l������������̎_�f����荞�ނ��Ƃ͒ʏ�͂ł��Ȃ��̂ŁA�����ɓw�͂ƒB���x�̃A���o�����X��������̂ł��B���܂��ܓw�͂̌��ʂƂ��ē������̒��̎_�f�̗ʂ����N�Ȑl�Ɠ������x�ɂȂ����Ƃ��Ă��A���̃A���o�����X���������ꂽ�킯�ł͂���܂���B�u�������̎_�f������ł��A�ċz����������邱�Ƃ͂��蓾��v�Ƃ������Ƃ͂��킩��ł��ˁB ����A�x�������l���w�͂��Ă����N�l������������̎_�f����荞�ނ��Ƃ͒ʏ�͂ł��Ȃ��̂ŁA�����ɓw�͂ƒB���x�̃A���o�����X��������̂ł��B���܂��ܓw�͂̌��ʂƂ��ē������̒��̎_�f�̗ʂ����N�Ȑl�Ɠ������x�ɂȂ����Ƃ��Ă��A���̃A���o�����X���������ꂽ�킯�ł͂���܂���B�u�������̎_�f������ł��A�ċz����������邱�Ƃ͂��蓾��v�Ƃ������Ƃ͂��킩��ł��ˁB |
||||||||||||
| ���Ă���ŊF����́A���낢��ȕa�C�A�Ⴆ�u�C�ǎx�������Ȃ�v�A�u�x���d���Ȃ�v�A�u�ċz�ؗ͂��キ�Ȃ�v�Ȃǂ̂Ƃ��ɁA�Ȃ������ꂵ���Ȃ�̂�������������������Ǝv���܂��B����������N�l�Ɣ�ׂ�ƁA�����w�͂ł������̌��ʂ����ɂ���������ł��B | ||||||||||||
| �擪�ɖ߂� |
||||||||||||
| �V.�ċz����ւ̑Ώ� | ||||||||||||
 �ċz����������郁�J�j�Y����������x�킩��܂�������A�Ή�����������l���Ă݂܂��傤�B������O�̂��Ƃł����A�ċz������N�����Ă���a�C�������Ă��܂����Ƃ��ł���A���ꂪ��Ԃł��B�Ƃ��낪�c�O�Ȃ��ƂɁA�����̖����ċz�펾���͍��{�I�Ȏ��Â�����ŁA���P�K�v�ɂȂ�܂��B�ł��悭���p�������@�ɁA�C�ǎx�g����A�_�f�A�ċz���n�r���e�[�V����������܂��B���̏����ʼn�����܂��傤�B �ċz����������郁�J�j�Y����������x�킩��܂�������A�Ή�����������l���Ă݂܂��傤�B������O�̂��Ƃł����A�ċz������N�����Ă���a�C�������Ă��܂����Ƃ��ł���A���ꂪ��Ԃł��B�Ƃ��낪�c�O�Ȃ��ƂɁA�����̖����ċz�펾���͍��{�I�Ȏ��Â�����ŁA���P�K�v�ɂȂ�܂��B�ł��悭���p�������@�ɁA�C�ǎx�g����A�_�f�A�ċz���n�r���e�[�V����������܂��B���̏����ʼn�����܂��傤�B |
||||||||||||
| �O�q�̂Ƃ���A�C�ǎx�������Ȃ�Ɠ����ċz�w�͂ł����C�������Ȃ�̂Ōċz����̌����ƂȂ�܂��B���N�Ȑl�ł��ׂ��X�g���[��ʂ��Ă����ƌċz���Ă��Ȃ����Ɩ��߂����ƁA���Ȃ�炢�Ǝv���܂��B����g���ċC�ǎx�̋�������P�����邱�Ƃ̂ł���a�C�̑�\�͋C�ǎx�b���ł��B�������x�C��▝���C�ǎx���̂悤�ȁA�b���قǂɂ͖�̌��ʂ����炩�łȂ��a�C�ł��A�C�ǎx�g������g���ƌċz������P����l�͑����̂ł��B�z������g���Ε���p�����قǐS�z���Ȃ��Ă��ǂ��̂ŁA�ϋɓI�Ɏ����Ă݂Ă悢�Ǝv���܂��B�����w�͂ŏ����ł����̂Ƃ��肪�ǂ��Ȃ�A�ċz������P����\���͂���܂����A�C�ǎx�g����̒��ɂ͋C�ǎx�̎��i���ǁj��}�����p�����҂ł�����̂�����܂��B | ||||||||||||
| ���w��e�̂��������̎_�f���ቺ���钥����@�m���Čċz�̓w�͂𑝂₷�̂��Ƃ���A�z������_�f�̔Z�x�𑝂₹�A��菭�Ȃ��w�͂Ŏ_�f�̎�荞�݂��ł���̂Ōċz����͌y������͂��ł��B�ݑ�_�f�Ö@�Ƃ������O�ŁA���{�ł����Ȃ蕁�y���Ă��܂����B���Ƃ��Ǝ_�f�������I�ɋz������Όċz�s�S�̕��̎����i�����\��j�����P���邱�Ƃ��ؖ����ꂽ���Ƃɂ��ی��K���ɂȂ������Âł����A�ċz������ɘa���Đ��������K�ɂ�����ʂ��d�v�ł��B�ŋ߂ł͎_�f��_�f�����鑕�u����ʂɂ��s�̂���Ă��܂����A���ÂɎg���Ƃ��ɂ͎_�f����Ɠ����ŁA������ƌ������Ď����ɂ������ʂ����߂Ă��炤�K�v������܂��B | ||||||||||||
| �������N�l�ł��A����I��͈�ʐl�Ɣ�ׂĂ����Ƒ������邱�Ƃ��ł��A�������ċz�̋ꂵ�����y���悤�Ɍ����܂��B�ȒP�Ɍ����A�̂��_�f�����Ɏ�荞��A�g������ł���悤�ɂȂ�A�Ƃ������Ƃł��B�����x�@�\�ł��A���炩�̃g���[�j���O���Ă���l�͎���ɕ��������Ă���̐l�������܂����퐶���𑗂邱�Ƃ��ł��A�����ڎw���̂��ċz���n�r���e�[�V�����ł��B�g���[�j���O�͐g�̓I�Ȍ��ʂɂƂǂ܂炸�A�ϋɓI�ɖ����𑗂邱�Ƃɂ���ĐS���I�ɂ��悢�e�������҂ł���ł��傤�B | ||||||||||||
| �擪�ɖ߂� |
||||||||||||
| �W.�������� | ||||||||||||
| �{���̘b���I����ɓ������āA�����̐����ɂ����钍�ӓ_�Ƃ��������̂��l���Ă݂܂��傤�B����Ƃ��܂��t�������Ă����ɂ́A�ǂ������炢���̂��B | ||||||||||||
| �܂��厖�Ȃ̂́A��w�I�Ȑf�f�Ƃ���̒������������肵�Ă������Ƃł��B�قƂ�ǂ̕������N���������̕a�C�ƕt�������Ă������ƂɂȂ�킯�ł�����A��x�͂�����ƌ������̒��߂����Ă��炤�ׂ����Ǝv���܂��B���͎����̊��҂���B�ɂ��Z���Ԃ̌������@�������߂��Ă��܂��B | ||||||||||||
| �Ȃ��ɂ͚b�����Ǝv���Ă�����C�ǎx�Ɏ�ᇂ��ł��Ă��Ď�p�ɂȂ����Ƃ��A�����͔x�C��ő��ꂵ���͊��S�ɂ͂Ƃ�Ȃ��Ǝv���Ă�����A��߂��Ă�������炷������ǂ��Ȃ����Ƃ����������A�����Ȃ��炢��������̂ł��B�����Ǐ�ł��Ⴄ�a�C�̂��Ƃ����邵�A�����a�C�ł����҂���ɂ���Ė�̌������قȂ邱�Ƃ������̂������ł��B�܂��A�������␇�����̌ċz��Ԃ̃`�F�b�N�́A���@�̕��������Ƃ��₷�����Ƃ͂��������������邱�ƂƎv���܂��B | ||||||||||||
 ������d���₲�ƒ�̎���œ��@�ł��Ȃ���������ł��傤�B�������̒��߂͊O���ʉ@�ł��ł��Ȃ����Ƃ͂���܂��A���̍ۂ͎厡��Ƃ悭�b�������ĖȖ��Ȍv��𗧂Ă�K�v������܂��B�������@�������߂���ƁA���҂���̒��ɂ́u����Ȃɏd�ǂȂ̂��v�ƃV���b�N������������܂����A�O�������ōς܂���Ƃ��̕����ނ�����T�d�ɂȂ�K�v������Ƃ������Ƃ͒m���Ă����ĉ������B ������d���₲�ƒ�̎���œ��@�ł��Ȃ���������ł��傤�B�������̒��߂͊O���ʉ@�ł��ł��Ȃ����Ƃ͂���܂��A���̍ۂ͎厡��Ƃ悭�b�������ĖȖ��Ȍv��𗧂Ă�K�v������܂��B�������@�������߂���ƁA���҂���̒��ɂ́u����Ȃɏd�ǂȂ̂��v�ƃV���b�N������������܂����A�O�������ōς܂���Ƃ��̕����ނ�����T�d�ɂȂ�K�v������Ƃ������Ƃ͒m���Ă����ĉ������B |
||||||||||||
| ���N���a�@�ɂ������Ă��邤���ɂ͕a�C�̏�Ԃ��ω����邩������܂��A�V�������Ö@���J������邱�Ƃ�����܂��B����ɉ^�����ʂ̕a�C�����Ă��邱�Ƃ����蓾�܂��̂ŁA���N�Ɉ�x�͒Z���Ԃ̌������@���l���Ă��ǂ��̂ł͂Ȃ����Ǝv���܂��B | ||||||||||||
| �Z���Ԃ̓��@�̃����b�g�͑��ɂ�����܂��B�܂��A�厡��Ɛe�����Ȃ�邱�ƁB����1���2��̎�f�ƈ���āA���@���͎厡�オ�����f�@�ɗ��܂�����A�����������Ƃ������Ȃ������˂�`�����X�������ł��ˁB�O���f�@�̂Ƃ������a������̎��Ԃ��������Ƃ邱�Ƃ��ł���̂ŁA���݂��Ɍ�������Ȃ��Ȃ�ł��傤�B | ||||||||||||
| ���ɁA�����̕a�C�ɂ��Ă̗������[�܂邱�ƁB���낢��ȋ@��ɕa�@�̃X�^�b�t�̐��������Ƃ��ł��A�r�f�I�Ȃǂ̎����𗘗p���邱�Ƃ��e�Ղł��B�����a���Ɏ����悤�ȏǏ�̊��҂����@���Ă����āA���������ł��邩������܂���B | ||||||||||||
| ������ɂ��Ă����̃|�C���g�Ƃ��Ď��������������̂́A�厡��Ƃ̗ǂ��W��z���A�����̕a�C�Ɋւ��闝����[�߂��Ƃ������Ƃ̏d�v���ł��B��ÊW�҂ł��A���Ǝ����̕a�C�ƂȂ�Ƃ���������������A�S�z���������肷�邱�Ƃ������̂ł��B�o�����X�悭�K�Ȓm����g�ɂ���̂͊ȒP�Ȃ��Ƃł͂���܂��A���܂��a�C�ƕt�������Ă������߂̑������ƍl���Ă��������B | ||||||||||||
| ��O�ɁA�����̐������[�������邽�߂̑O�����̎p����Y��Ȃ����ƁB | ||||||||||||
| �ċz���ꂵ���F���^���������ɂ��邱�Ƃ͓���A����͎d���̂Ȃ����Ƃł��B���㋣�Z��R�o��͓���ł��傤���A���Ƒ��₨�F�B�A���邢�͎Љ�ɂƂ��Ă̊F����̑��݈Ӌ`�͑��ɂ�����������͂��ł��B�F����̓��Z�������āA�����̐������[�����đ���H�v�����Ă������������Ǝv���܂��B | ||||||||||||
| �a�C�̂��߂ɋC�����߂�������A���C���o�Ȃ��悤�ȂƂ�������ł��傤�B���������u����ԁv�́A�����̕a�C�̂Ƃ��ɂ͒N�ɂł��݂�����̂ŁA�����ĊF����̐��_�͂��ア����ł͂���܂���B�厡��Ƒ��k���Čy���R����������̂��ЂƂ̕��@�ł����A�J�E���Z�����O���邱�Ƃ��ł��܂��B�����ɕ��������ĕa�C�ɂƂ���邾���̖����ƂȂ�Ȃ��悤�ɂ��肢���܂��B | ||||||||||||
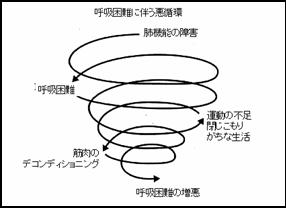 �Ō�̃X���C�h�́A�ċz����̂��銳�҂��ׂ�₷�����z��\�������̂ł��B�ċz�������ƁA�����̂������ɂȂ�A�ǂ����Ă��������肪���̐����ɂȂ�܂��B����܂Ō𗬂̂������F�B�Ƃ�����ɑa���ɂȂ��āA�S���I�E�Љ�I�ɂ��Ǘ����Ă��܂��B�����ɕ��������ē����Ȃ���ؓ������܂��g�����Ƃ��ł��Ȃ��Ȃ��āA����Ɍċz����͋����Ȃ邱�Ƃ������A������f�R���f�B�V���j���O�Ƃ����܂��B���ꂵ���Ƃ��܂��t�������ɂ́A���̈��z�������ɒf���邩���厖�ɂȂ��Ă��܂��B�厡��₲�Ƒ��A���F�B�̎x�����d�v�ł����A�������F����̑O�����̎p�����K�v�ł��B �Ō�̃X���C�h�́A�ċz����̂��銳�҂��ׂ�₷�����z��\�������̂ł��B�ċz�������ƁA�����̂������ɂȂ�A�ǂ����Ă��������肪���̐����ɂȂ�܂��B����܂Ō𗬂̂������F�B�Ƃ�����ɑa���ɂȂ��āA�S���I�E�Љ�I�ɂ��Ǘ����Ă��܂��B�����ɕ��������ē����Ȃ���ؓ������܂��g�����Ƃ��ł��Ȃ��Ȃ��āA����Ɍċz����͋����Ȃ邱�Ƃ������A������f�R���f�B�V���j���O�Ƃ����܂��B���ꂵ���Ƃ��܂��t�������ɂ́A���̈��z�������ɒf���邩���厖�ɂȂ��Ă��܂��B�厡��₲�Ƒ��A���F�B�̎x�����d�v�ł����A�������F����̑O�����̎p�����K�v�ł��B |
||||||||||||
| �����̕a�C�ɂ͔g������܂��B�ЂƂЂƂ̔g������Ԃ����肵�Ȃ�������������ڂŌ���ƁA�S�̂Ƃ��Ē�����������������肵�Ă������Ƃ�����悤�ɁA�����̕a�C�Ƃ��܂��t�������Ă����ɂ͏��������ڂŕa������Ă䂭���Ƃ��K�v�ł��B����������q�������Ă��ߊς����ɂ��܂�����H�v�����A�t�ɏ����ǂ��Ă����f���Ȃ����Ƃ���ł��B�G�߂ɂ���đ̒����ς�邱�Ƃ������̂ŁA��N�O�A��N�O�̓�������Ɣ�ׂĐ����̎����ǂ��ω����Ă��邩���w�W�ɂ��������̂ł��B | ||||||||||||
| �擪�ɖ߂� |
||||||||||||
| �X.����̃R�[�i�[ | ||||||||||||
| <�p1>�������̒Y�_�K�X�̒l�������̂ł����A�Y�_�K�X�̒l�������Ƃ������Ƃ͎_�f�̎�荞�݂������Ƃ������Ƃł����H | ||||||||||||
| (�`1)������Ԃ̔x�Ɋւ��Č����A�������̒Y�_�K�X�̒l�������قǎ_�f�̎�荞�݂������̂����ʂł��B�������̒Y�_�K�X�̒l�Ƃ����͍̂������b�����u���C�v�̎w�W�ł��B����������قNJ��C�����Ȃ����Ƃ��Ӗ����A�x�E�ɐV�N�ȋ�C�̋��������Ȃ���ԂȂ̂ł�����A�_�f�̎�荞�݂����̕�����Ȃ�킯�ł��B | ||||||||||||
|
�������G�ɂȂ�܂����A���C�Ɠ������Y�_�K�X�̊W��������Ă����܂��B���C�̗ǂ������͌������o���肷���C�̗ʂ𑪂��Ă��킩��Ȃ����Ƃ������̂ł��B�������o���肷���C�̂����A���ɗ��̂͂����Ɠ����Ă���x�E�̂Ƃ���܂œ��B���镪����������ł��B |
||||||||||||
| ���Ƃ��Ό���A��ʂ��ċC�ǁA�C�ǎx�ւƂȂ���A�P�Ȃ��C�̒ʂ蓹�̂Ƃ���ł̓K�X�����͍s���܂���B���̕����̑̐ς͕��ʂ̑̊i�̐��l�ł��悻150ml���炢�Łg�K�X�����ɖ��ɗ����Ȃ��Ƃ���h�Ƃ����Ӗ��Łu��U�w�I���o�i�������j�v�ƌĂ�܂��B | ||||||||||||
| �a�C�̕��̔x�̂悤�ɁA�x�E�ɂ������I�ɒɂ�ł���Ƃ��낪�����āA���������s�ψ�ɂȂ��Ă���ꍇ�́A�O����݂Ċ��C�����܂������Ă��邩�ǂ����f���邱�Ƃ͂���ɓ���Ȃ�܂��B�����ʼn�X�͔��z��]�����āA�������̒Y�_�K�X�����C��Ԃ̎w�W�ɂ��Ă��܂��B | ||||||||||||
| �������o���肷���C�̗ʂ��ǂ��ł���A�Y�_�K�X�̒l������Ȃ�Ί��C�͑���Ă���A�Ƃ�����ł��B�������A�x�ɕa�C�������Đ���̊��C���ێ�����̂ɔ���ȘJ�͂�v����Ƃ��ɂ͑̂͂�����x�̂Ƃ���őË����܂��̂ŁA�F����̂��ׂĂ��Y�_�K�X������l�łȂ���Ȃ�Ȃ��킯�ł͂���܂���B�Y�_�K�X�����t���ɂ��܂�ƌ��t���_���ɂȂ낤�Ƃ��܂����A�t���������ł��������Ƃ��Ă����̂����ʂŁA�㏞��p�Ƃ����܂��B��X�͑����Y�_�K�X�̒l�������Ă��A���ꂪ���܂��㏞����Ă��Č��t���_���ɂȂ��Ă��Ȃ���A����ł悵�Ƃ��܂��B | ||||||||||||
|
|
||||||||||||
|
<�p2>�̎����P�ɂ͐H�����ɂ��C�����Ȃ�������Ȃ��Ƃ������Ƃł����H |
||||||||||||
|
(�`2)��ʓI�ȈӖ��ł́A�����ł��B�����l�Ԃ̑̂̒��̎_���E�A���J�����̃o�����X�Ƃ����̂͊ȒP�ɂ͋���Ȃ��悤�ɒ��߂���Ă��܂��B���N�H�i�̍L���Ȃǂɂ���悤�ɁA������H�ׂ�����肷�邽�тɌ��t�̎_���x���ς���Ă͍���ł��傤�B���t�̎_���E�A���J�����̃o�����X�߂��鑟��̑�\���A�x�Ɛt���Ȃ̂ł��B |
||||||||||||
|
|
||||||||||||
|
<�p3>�ċz�̎d���ŒY�_�K�X��̂��甲�����Ƃ��ł��܂����H |
||||||||||||
|
(�`3)������x�͉\�ł��B��ʓI�ɂ́A�đ����ċz�����[���Ă�����肵���ċz�̕������ł��B�����قǁu��U�w�I���o�v�̘b�����܂����B�̐ςɂ���150ml���炢�̋�C�́A���̕������������ŃK�X�����̖��ɂ͗����܂���B�ɒ[�Șb�A��x��150ml�̋�C��100��z���ЂƂł́A�������������15���b�g���̋�C���o���肵�Ă��܂����A�x�E�ɂ͐V�N�ȋ�C���قƂ�Ǔ��B���Ȃ����ƂɂȂ�܂��B��������15���b�g���ł��A���500ml���ꕪ��30��Ȃ�A����̌ċz�̂��т�500�|150��350ml�̋�C���x�E�ɓ����Ă����v�Z�ɂȂ�܂��B�K�X�����ɂ͂�����肵���[���ċz�̕����L���Ȃ��Ƃ���������ł��傤�B |
||||||||||||
|
|
||||||||||||
|
<�p4>������肵���傫�Ȍċz�́A�ǂ�ȕa�C�ł��L���ł����H |
||||||||||||
|
(�`4)�����̕a�C�ŗL���ł��B��������قǏ������b���܂������A�傫�Ȍċz������̂ɔ���ȘJ�͂�K�v�Ƃ���ꍇ�́A�������Ă����т����ƂɂȂ邱�Ƃ�����܂��B�Ⴆ�ΊԎ����x���Ŕx���d���Ȃ��āA�c��܂��ɂ����ꍇ�ł��B |
||||||||||||
|
|
||||||||||||
|
<�p5>�v�̕a�C�̂��Ƃł����A���N��1���ɋ������Ɛf�f����A���ɂ������̂Ŋm��f�f�̂��߂ɊJ����p���܂����B���̌ォ�狹�ɂ����������Ђǂ��Ȃ�A�E�x�͏k��ł��܂��č��̔������炢�̗e�ςɂȂ�܂����B1�����O����ݑ�_�f�Ö@�𑱂��Ă��܂���5m���炢�����Ă��������Ƃ�������Ԃł��B�厡��̐搶�͌y���^�������Ă͂ǂ����ƌ����܂����A�C�͂��Ȃ��ĐQ������̂悤�ȏ�Ԃł��B���ꂩ���̕s��������܂����A�ǂ̒��x�ϋɓI�ɉ^����i�߂Ă悢�̂����q�˂������̂ł��B |
||||||||||||
|
(�`5)��ʓI�Ɍ����ƁA�����̐�����n�r����i�߂�̂ɑ̂̒ɂ݂��W���ɂȂ��Ă���悤�ȏꍇ�A�ɂ݂͐ϋɓI�Ɏ�菜���Ă�����ׂ��ł��B |
||||||||||||
| <�p>�y�C���N���j�b�N�ɂ����@���āA�����d���O�u���b�N�Ȃǂ����̂ł����]����ʂ�����܂���B | ||||||||||||
|
(�`)�Ȃ��Ȃ�����ł��ˁB�����������g�߂�Ƃ��A�R���܂̎g�p�͂ǂ��ł����B |
||||||||||||
| <�p>�ǂ���������Ă��܂��B | ||||||||||||
|
(�`)���Ȃ����̂悤�ł����A��p�̂��߂Ɉꎞ�I�ɒɂ݂������Ȃ��Ă���̂ł���A���㏭���y���Ȃ��Ă���\���͂���ł��傤�ˁB���u���b�N���Â̓y�C���N���j�b�N�̐搶�ɂ��C������Ƃ��āA�����̐����͂ǂ��ł��傤�B��͖���Ă��܂����B |
||||||||||||
| <�p>��������������Ă�����Ă��܂��B�ċz��Ȃ̂ق�����͖Ö@�͂Ȃ��Ƃ������ƂŎ_�f�����ł����B | ||||||||||||
|
(�`)�_�f�͒ʏ펩��ŋz�����炢�̗ʂ�������A�Ő��͐S�z�����Ɏg�p����Ă悢�ł���B�x�̕a�C�����P���Ď_�f������Ȃ���ԂɂȂ��߂邱�Ƃ��ł��A�ȂɂȂ邱�Ƃ͂���܂���B����l�̕a�C�Ɋւ��Ď��������ɂ͂�����i���v�����܂��A��͂艽���ɂ݂��܂����悤�Ȃق��̎h������퐶���̒��ŒT���čs���̂������̂��ȂƎv���܂��B�E����r�����̂͑�ςł��A���̊߂⍶���̊߂��ł܂�Ȃ��悤�ȍH�v�͕K�v�ł��傤�ˁB�厡��̐搶�Ƃ悭���k���Ă��������A����]������Η����ɂ��������̂��悢�̂ł͂Ȃ��ł��傤���B |
||||||||||||
|
||||||||||||